Hemorragia Digestiva.
Nuevas técnicas endoscópicas para el control del sangrado del tubo digestivo.
El tubo digestivo manda a menudo señales informativas para que nos vayamos dando cuenta del estado de su funcionamiento. Estos avisos suelen ser sutiles, como un aumento de la producción de gas, un retortijón en la barriga o cambios en eso que finamente los médicos llamamos deposiciones. Sentirse vivo conlleva tener de vez en cuando alguna que otra incomodidad pasajera, expresión de que el sistema de alarma interna se encuentra activado.
Cuando el aparato digestivo enferma, le pasa lo que a las personas cuando se hacen fijas, que su comportamiento cambia radicalmente. En esos momentos, de ir todo como una seda, comienzan a aparecer problemas uno detrás de otros que no sabemos de donde nos vienen.
Estos mensajes que nos manda el organismo con se llaman síntomas y hemos de estar atentos y tomar nota de ellos para luego contárselos al médico. A diferencia de las incomodidades pasajeras, son molestias mas seguidas, raramente aparecen de forma abrupta, suelen ir de menos a más y varían en función de donde se origine el problema. Si está en el tramo digestivo superior, primero nos avisa con eructos, malas digestiones, pesadez, ardor y si no hacemos mucho caso aparecerán el dolor, las náuseas o los vómitos.
Si el problema está en el intestino delgado o en el colon, avisa con flatulencias, retortijones o cambios en la frecuencia de las deposiciones; luego vendrá la diarrea o la sensación de defecación incompleta; más adelante la aparición de moco con las deposiciones, la fiebre, dolor intenso o pérdida de peso.
En ambos casos, enfermedades o problemas de tramo digestivo superior o inferior, el sangrado representa un síntoma de especial atención y que obliga en todos los casos a consultar con un médico. Cuando sangramos, como diría un chino, hemos de ocuparnos sin que necesariamente tengamos que preocuparnos. El sangrado digestivo y sus causas representan un capítulo de la medicina muy variado, siendo lo normal que haya una solución por lo que merece la pena consultar.
El sangrado digestivo tiene varias presentaciones, por ejemplo, un vómito de sangre lo llamamos hematemesis. Es lógico que debamos preocuparnos si es muy abundante y la sangre es muy fresca, pero esta situación es rara en personas sanas; lo normal es que ocurra en aquellos que toman aspirinas, antiinflamatorios o están enfermos de úlcera u otras enfermedades del esófago, estómago o padezcan cirrosis del hígado. Cuando alguien tiene un vómito de sangre, por pequeño que sea, debe acudir inmediatamente a un hospital, acompañado y a ser posible en ambulancia.
Si el sangrado se manifiesta por vía rectal, bien sean las deposiciones mezcladas con sangre o de forma aislada, le podemos llamar de tres maneras: hablamos de rectorrágia cuando la sangre es roja, fresca, indicativa de proceder de colon distal, recto o ano; utilizamos la palabra “melenas” si la sangre es negra, y en este caso suele venir del estómago u otra zona del tramo digestivo superior, es sangre digerida por los jugos digestivos; y hematoquécia si es de aspecto intermedio entre las dos anteriores, generalmente en casos de sangrado de colon derecho o intestino delgado final.
Atentos, que hay alimentos que dan color negro o rojo-oscuro a las deposiciones y nos pueden confundir. Es el caso del chocolate en abundancia, la tinta del calamar, las cerezas o ciruelas, el regaliz, la morcilla y para los habitantes de las tres islas terrestres que tiene España (Ceuta, Melilla y Campo de Gibraltar), recordad que el Bovril, caldo de carne concentrado tan usado por esos Lares, también puede confundir.
Podemos creer que sangramos cuando el color de las deposiciones se hace oscuro con la toma de hierro, bismuto, o carbón activado. Para despejar las dudas, no hay nada más sencillo que echar un poco de agua oxigenada en las deposiciones o el vómito para comprobar si reacciona y aparece la característica espuma blanca.
Si se os da el caso de una hemorragia digestiva en la familia, no os pongáis nerviosos, pedir ayuda y acercaos al hospital. En todo momento os recomiendo estar horizontales recostados sobre el lado izquierdo y bien pertrechados de bolsas de plástico o sábanas por si aparece el vómito. No cambiéis esa posición hasta llegar al hospital ni comáis o toméis líquido alguno.
Soy partidario de que en los colegios se imparta una formación médica básica y que tengamos interiorizadas algunas actitudes, pues cuando aparece el problema, nos ponemos nerviosos y aparecen las prisas, dudas o por el contrario el exceso de confianza y aterrizamos en el hospital a las tres de la madrugada “esperando a ver si se pasa”.
En mi formación como residente en Granada las guardias de presencia física eran agotadoras por los sangrantes, más tarde los primeros años en Marbella, atendíamos también a muchas hemorragias digestivas. Los primeros 6 meses hice yo casi todas las guardias y me pasaba corriendo de madrugada para el hospital todas las noches más de una vez. Menos mal que era época de menos radares y más aparcamientos, porque eso de que el médico de guardia tiene un aparcamiento reservado se sigue viendo en otros países, pero pasó a la historia en España hace mucho.
Luego el doctor Gregorio García y después José María Navarro, ambos compañeros míos actualmente en el IEDMarbella, se incorporaron al equipo y nos repartimos la carga. Por aquel entonces había mucha úlcera péptica sangrante; numerosos sangrados por lesiones agudas de mucosa gástrica, que son ulceritas pequeñas usualmente por antiinflamatorios; y bastantes sangrados por rotura de varices esofágicas en enfermos de cirrosis hepatica.
Como sabéis, el mundo inició hace veintitantos años una batalla campal contra un microbio llamado Helicobacter pylori, de tal manera que si antes los digestólogos nos pasábamos la noche en vela haciendo endoscopias y tratando ulceras duodenales sangrantes, hoy día por suerte es casi tan infrecuente encontrar una úlcera en el duodeno como a un tigre en Tasmania.
También el uso “exagerado” de los inhibidores de la bomba de protones, esa familia de medicamentos que la gente conoce como “protectores gástricos”, véase omeprazol, lansoprazol, etc… han contribuido a que sangremos menos. Porque en realidad son fármacos muy potentes y cuando alguien con riesgo de sangrado lo utiliza conjuntamente con los antiinflamatorios, la probabilidad de sangrado se reduce muchísimo. Finalmente, nuestros pacientes cirróticos afectos de varices en esófago, están ahora bien controlados y sangran bastante menos.
En el lado opuesto, aumentan los casos de sangrado por uso de anticoagulantes o anomalías vasculares. Son causas de sangrado más complejas, difíciles de encontrar y bastante más graves. No os molestéis por esto, pero suelen ser sangrados de Viernes por la tarde en vísperas de puente. Tal es la cosa que en ocasiones sometemos al paciente a gastroscopia y colonoscopia sin encontrar el punto sangrante. Entonces le llamamos hemorragia digestiva de origen oscuro (HDOO).
En tantos años de profesión hemos visto de todo. Atendimos a pacientes sangrantes de todas las edades, por diversas lesiones y de todas las escalas de gravedad. Y lo más importante es que hemos asistido en primera fila a la utilización de todos los medios médicos y endoscópicos para controlar el sangrado del tubo digestivo. De esto podemos hablar con conocimiento de causa.
Cuando inicié mi formación especializada, justo apareció un medicamento llamado somatostatina, el primero que demostró utilidad para frenar la hemorragia y aún sigue usándose en algunos casos. Inmediatamente después, sobre 1989-90, comenzaron a aplicarse técnicas endoscópicas y desde entonces no han dejado de aparecer innovaciones que han permitido controlar el sangrado y reducir la mortalidad en estos pacientes.
Los puntos clave en el tratamiento hospitalario de un sangrado digestivo son tres: adecuado manejo hemodinámico, es decir, aportarle sueros o sangre para mantener la presión arterial y por tanto, la vida del paciente mientras cesa el sangrado; el tratamiento con medicinas; y el tratamiento endoscópico de las lesiones con alto riesgo de resangrar. Si fracasamos, hemos de pedir ayuda a compañeros cirujanos, y a veces a radiólogos vasculares intervencionistas.
Como bien sabéis, con un endoscopio podemos trabajar dentro del tubo digestivo. Estos aparatos tienen unos canales por los que introducimos diferentes artilugios con los que conseguir la
hemostasia (cese del sangrado). Hoy día disponemos de distintos métodos como es la inyección de sustancias, que inyectadas el vaso sangrante le provocan una quemadura química o hacen que se
contraiga. Son también de uso rutinario las quemaduras por calor, aplicación corriente eléctrica directa, que es lo que se conoce como electrocoagulación bipolar, o con un gas incandescente, el
Argón plasma.
Más modernos son los dispositivos mecánicos, tipo clips, que funcionan como unas grapas, o las ligadura de bandas, que son como las gomas del pelo que hacen un nudo a la pared del tubo
digestivo englobando a la arteria o vena sangrante.
Aunque estas modalidades, por lo general, son efectivas para el control de la hemorragia gastrointestinal, hay casos en los que el éxito puede ser difícil de lograr debido a características de la lesión, gran tamaño o difícil ubicación de la misma. Por este motivo, se han incorporado nuevos dispositivos endoscópicos y formas de adaptación innovadora de las técnicas existentes con la idea de solventar esta situación cuando no es posible parar el sangrado con los métodos tradicionales.
Estos nuevos tratamientos endoscópicos para el sangrado digestivo los podríamos agrupar en tres grupos:
1. Angioterapia guiada por ecoendoscopia (USE): sería el uso de un endoscopio con un ecógrafo en la punta que se introduce en el tubo digestivo para identificar el vaso sanguíneo que es la fuente del sangrado y actuar directamente sobre él. Lo más habitual es la inyección con una aguja muy fina de unos pegamentos especiales que repararían el vaso sanguíneo.
2. Agentes hemostáticos tópicos: se trata de la aplicación mediante endoscopia, de unos nuevos gránulos o polvos coagulantes a base de minerales que los digestólogos estamos recientemente copiando de los que se incorporan en los botiquines militares de primeros auxilios para el control de las hemorragias externas por compresión. Son unos polvos que en contacto con la sangre desencadenan una reacción química y producen la formación ultrarrápida de un coágulo y que ahora con unas pistolas especiales somos capaces de llevarlas a la punta del endoscopio.
3. Dispositivos para cierre mecánico: la aplicación de clips metálicos es una modalidad terapeútica atractiva y relativamente fácil de aplicar para un endoscopista experto. Funciona de forma similar a la actuación de un cirujano, solo que desde dentro del tubo digestivo. En la actualidad, se han desarrollado sistemas de suturas endoscópicas más complejas cuya utilización para el control hemorrágico es mucho más efectiva, tal es el caso de las que se utilizan para reducir el estómago en pacientes con obesidad y que podemos aplicarlos a casos de sangrado o perforación (sistema Apollo , método POSE etc…).
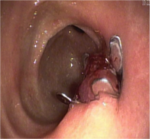
Entre los diversos sistemas de sutura y dispositivos recientemente desarrollados, el clip de Overthescope (OVESCO®) es el que parece más adecuado como una herramienta para el tratamiento hemostático del sangrado en lesiones seleccionadas. Se trata de un clip de un material llamado Nitinol que se asemeja a un “cepo o trampa para osos” y que permite coger gran cantidad de tejido y cohibir la hemorragia. Este sistema también es adecuado para el cierre de perforaciones y fístulas.
En fin, espero no haberos cansado mucho. Solo quiero que os quedéis con un mensaje claro: los digestólogos llevamos unos 25 años perfeccionando técnicas que han permitido controlar la hemorragia digestiva, evitando la cirugía y salvando la vida de muchísimas personas. Aun muchos de mis compañeros no disponen de aparcamiento para cuando llegan corriendo a horas intespectivas al hospital, pero por suerte, cada día usamos métodos más eficaces que nos están permitiendo no solo mejorar cada día en estos objetivos, sino que podemos acometer técnicas de cirugía cada vez más complejas con la tranquilidad de que si se produce un sangrado o perforación, podremos resolverlo por nosotros mismos evitando cirugías.
Dr. Carlos de Sola Earle
Dr. Victor Aguilar Urbano
Instituto de Enfermedades Digestivas de Marbella
www.lahoradeladigestion.com